CANDIDA A ALBICANS
Patogenicidad
Huéspedes vulnerables
Modo de Transmisión
Morfología de colonias
Morfología microscópica
Capacidad invasiva
- Candida albicans es un hongo oportunista que coloniza mucosas (oral, gastrointestinal, vaginal) y puede causar infecciones superficiales o invasivas en tejidos profundos y sangre, especialmente en pacientes inmunocomprometidos (66).
Factores de virulencia
- Adhesinas: proteínas como Hwp1 permiten adherirse a epitelios.
- Dimorfismo (cambio de fase): puede alternar entre levadura, hifas, pseudohifas y formas ovoides según condiciones ambientales.
- Enzimas hidrolíticas: secreta SAP (proteasas aspartílicas) y fosfolipasas que degradan membranas celulares y facilitan invasión.
- Candidalysina: péptido tóxico liberado en la forma hifal que daña células epiteliales y activa respuesta inmune.
- Fenotipado reversible: cambia forma de colonias para adaptarse a condiciones hostiles (66).
Dimorfismo / cápsula
- No presenta cápsula; su virulencia proviene del cambio morfológico, no de estructura encapsulada. (66)
Estrategias de evasión inmune
- Ajusta expresiones antigénicas y secreta enzimas que neutralizan defensas del huésped, modulando la respuesta inmunitaria. (66)
Relación con estado inmunológico
- Coloniza personas sanas, pero causa enfermedad en casos de inmunosupresión (VIH, quimioterapia, antibióticos, ICUs, catéteres, neonatos). (66)
Daño tisular
- Produce desde candidiasis mucocutánea (oral, vaginal) hasta infecciones invasivas (endocarditis, candidemia, abscesos), con inflamación, necrosis y fallo orgánico en casos severos. (66)
Población en riesgo
- Personas con VIH, cáncer, trasplantes, nacidos prematuros, en UCI, diabéticos o tratados con antibióticos prolongados (66).
Motivo del riesgo
- Disbiosis por antibióticos, mucosas dañadas, neutropenia, dispositivos venosos y quimioterapia favorecen proliferación y translocación sistémica (66).
Factores ambientales / médicos
- Uso de catéteres, nutrición parenteral, ventilación mecánica, cirugía abdominal, estancia prolongada en hospital (66).
Vía principal de entrada
- Colonización endógena de mucosas; puede diseminarse sistémicamente por vía hematógena (66).
Exposición ambiental / zoonótica
- Usualmente humana, sin componente zoonótico significativo; se transmite sobre todo en hospitales (68).
Factores facilitadores
- Invasión favorecida por higiene deficiente, dispositivos médicos contaminados, mucosas lesionadas (68).
Contagio humano-humano
- Puede transmitirse vía contacto directo o fómites, especialmente en entornos sanitarios (66).
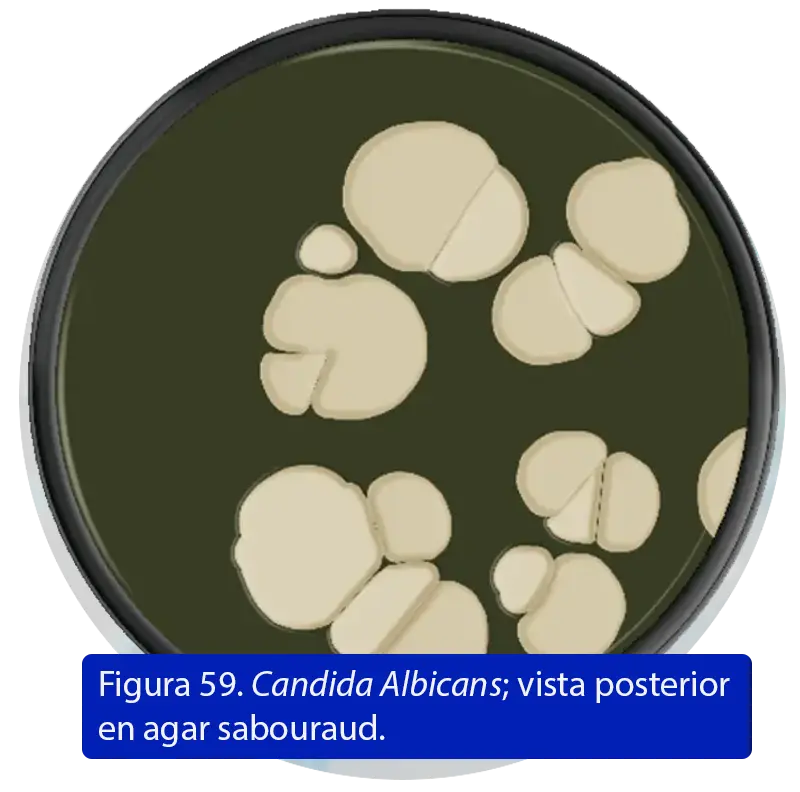
Color, textura y forma
- Colonias en agar Sabouraud: lisas, color crema-blanco; pueden volverse arrugadas, radiadas o queñosas según fenotipado. (68)
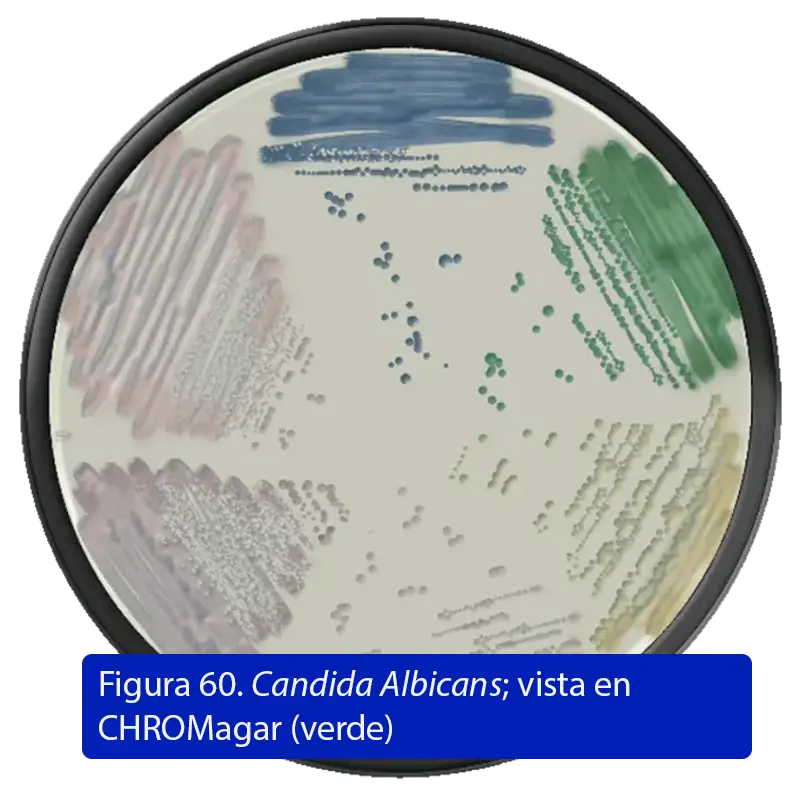
Cambios según medio
- En CHROMagar, crece crema-verdosa; en agar chocolate produce colonias típicas reconocibles con microcolonias “hiperfilamentadas” (68).
Olor
- No se describe olor particular (68).
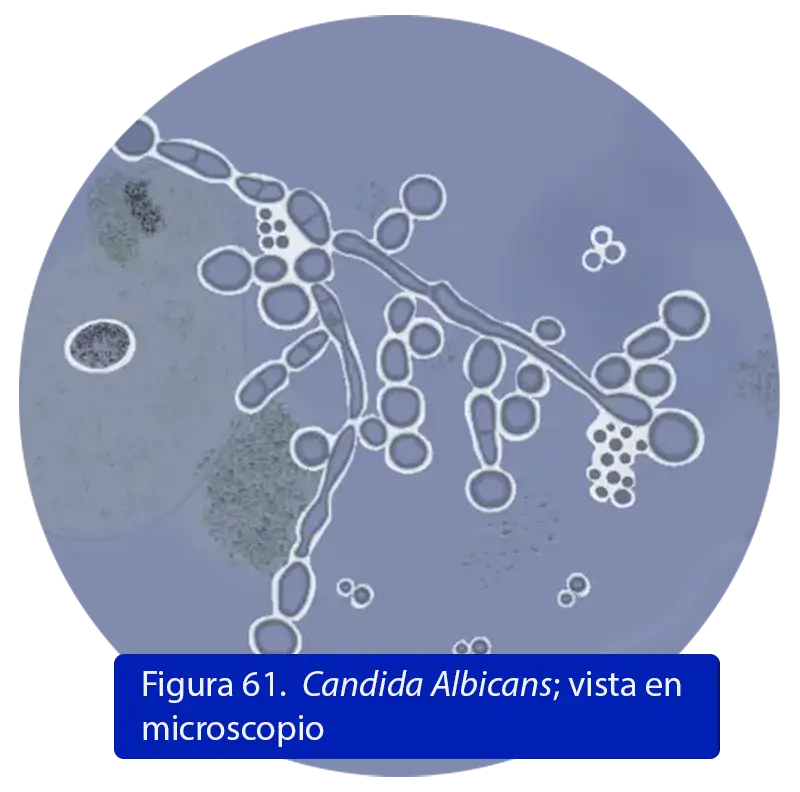
Estructuras presentes
- Levaduras ovales (10‑12 µm), pseudohifas, hifas verdaderas y clamidosporas (4).
Forma y disposición
- Células en forma de racimos, con ramificación hifal, especialmente en cultivos inducidos para filamentación (4).
Características distintivas
- Formación de tubo germinal (germ tube test), presence pseudohyphae e hifas verdaderas; clamidosporas en medios poco nutritivos (4).
Medios y tinciones
- KOH directo, cultivo en Sabouraud o CHROMagar; confirmación por germ tube, PCR, MALDI-TOF, tinción con lactofenol algodón azul o Gram (4).